La meca española del tratamiento contra el daño neuronal en neonatos se encuentra en Cádiz
Se denomina Programa de Neuroprotección mediante Hipotermia en la Encefalopatía Hipoxicoísquémica Perinatal. Sí, también le suena a chino a los padres cuando lo oyen, pero ellos están en estado de shock: instantes antes acaban de enterarse de que a su bebé, que acaba de nacer, le ha faltado oxígeno y sangre al cerebro, y está seriamente afectado. En España, la hipoxia afecta a entre uno y tres de cada mil recién nacidos y es causa de mortalidad, porque puede provocar daños irreversibles en los órganos internos... y en el mejor de los casos, una discapacidad permanente de carácter grave.
Detrás de esas diez palabras hay un tratamiento que sólo en el Hospital Puerta del Mar (Cádiz) han recibido en una década a 142 bebés que han sufrido falta de oxígeno y sangre al cerebro durante el parto. Son hijos de madres que han tenido embarazos normales y felices que, a última hora, se complican. Los bebés presentan síntomas: están letárgicos, incluso en coma, necesitan reanimación, no responden a estímulos, presentan convulsiones... Se trata de una encefalopatía cuyo grado puede ir de moderada a grave. Es entonces cuando, normalmente el padre -la madre suele estar recuperándose de una cesárea de urgencia- escucha el significado de esas diez palabras que podrían salvar al recién nacido de las fatales secuelas de la parálisis cerebral: hay que enfriarlo.
Les pasó a los padres de Enrique, el primer bebé 'enfriado'. Se hizo de manera experimental. Simón Lubián y Isabel Benavente son los dos neonatólogos andaluces que importaron el tratamiento a España desde Bristol. ¿Y cómo está hoy Enrique? "Estupendamente. La única secuela que tiene se le nota cuando corre: no levanta un pie tanto como el otro".
Posiblemente, los dos son de los que más saben de España de Neurología Neonatal, una especialidad que solo existe hoy en Madrid, Barcelona y Burgos, además del de la capital gaditana, que es el único hospital de Andalucía con especialistas en esta área.
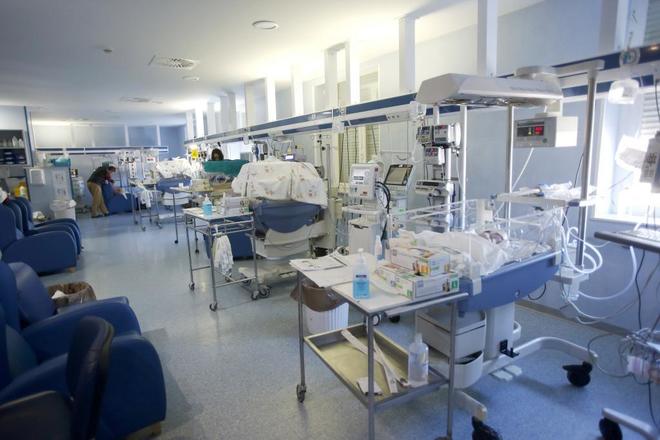
La técnica llegó a España hace diez años a dos hospitales: el Puerta del Mar, en Cádiz y el Hospital de La Paz de Madrid. Trabajaban casi en paralelo y sin saberlo para implantar un tratamiento que se había revelado como exitoso hacía relativamente poco en otros países. Recuerda Simón Lubián que, en La Paz, "al enterarse de que aquí ya trabajábamos en implantar el tratamiento, se preguntaron: '¿En Cádiz? ¿Quién está en Cádiz? ¿Y por qué no hemos sido nosotros?'". Hoy, ambos equipos médicos pilotan la Fundación NeNe, una organización sin ánimo de lucro que desde 2015 forma, investiga y trabaja sobre los problemas neurológicos del recién nacido en España. Está presidida por Alfredo García-Alix, el neonatólogo del Hospital de La Paz de Madrid, y tiene como vicepresidente a Simón Lubián.
En esta historia sobre frío, bebés, y triunfo de la ciencia hay más anécdotas. Estando en Bristol preparándose Simón e Isabel vieron que la máquina que usaban para enfriar les sonaba. "Era muy parecida a una que ya teníamos, que funcionaba la inversa: la que existe para calentar el nido de los prematuros". Así, al llegar a Cádiz, tras el periodo formativo del personal que debía colaborar en la vigilancia constante del tratamiento, esperaron al primer bebé. Y entonces tiraron de ingenio. Porque la máquina de enfriar cuesta entre 30 y 40 mil euros y la que ya tenían, entre 10 y 15 mil... "Así que para el primer tratamiento, que era experimental, programamos la nuestra al revés. Sonaba una alarma, pero la apagábamos", recuerdan ambos pediatras del tratamiento de ese primer niño que hoy puede correr y lleva una vida normal.
Enfriar bebés suele dar buenos resultados: hay casos en los que no quedan secuelas, y otros alguna. Pero nada comparado a la nula alternativa que había antes. "Cuando tratamos a Enrique, y continuamos, lo primero que nos preguntamos, como médicos, fue que por qué la ciencia no había dado con esta técnica antes", explica Isabel.
Pero hay reglas. El programa tan sólo es efectivo en las seis horas siguientes al parto. El daño cerebral de estos bebés durante el parto es inevitable, pero luego hay margen. Seis horas en las que a nivel cerebral "se produce una fase silente, que efectivamente dura unas seis horas, y luego hay una tercera, donde las células ya no mueren por la falta de oxígeno, sino que se suicidan, en algo que se denomina apoptosis", explica Simón Lubián. Esa fase silente, esas seis horas, son preciosas para que el cerebro se 'resetee' con frío. Y multiplicar las posibilidades de que no haya secuelas.
Durante 72 horas los recién nacidos permanecen en letargo, en sus nidos, a una temperatura de 33,5 grados centígrados. Rodeados de cables. Están cubiertos por una especie traje por el que circula agua a esa temperatura. A su vez, el traje está conectado a una máquina que mantiene esos grados centígrados que marcan esa diferencia vital. También lleva un casco especial, y el colchón sobre el que se acuestan también tiene la misma temperatura. Los controles, durante el proceso, son constantes y exhaustivos: encefalograma de la actividad cerebral, estudios de imagen Doppler y llegado el caso, incluso del análisis del líquido encefalorraquídeo mediante punción lumbar. Pasadas las 72 horas, el tratamiento continúa seis horas más, pero elevando la temperatura poco a poco, a razón de 0,5 grados centígrados por hora, hasta alcanzar los 36,5-37 grados. Posteriormente a los bebés se les realiza un seguimiento durante dos años. El primer año es cada tres meses, y el segundo, cada seis.
La última niña 'enfriada' en la UCI de Neonatos del Puerta del Mar es una bebé de un embarazo gemelar. Nació en segundo lugar. "Ha respondido muy bien al tratamiento", augura Isabel Benavente, mientras la observa en la Unidad de Vigilancia Intensiva de Neonatos (UVIN). Viene de Gibraltar, en virtud de un acuerdo en el que el Servicio Andaluz de Salud se entiende con el seguro de la familia. También ha llegado a la UCIN un bebé procedente de Ceuta. Sus padres son marroquíes y al tratarse de un embarazo que no ha tenido ningún tipo de control, la madre dio a luz en Ceuta. No ha llegado a tiempo.
Para poner en marcha el programa que está cambiando la vida de muchas familias hubo un arduo trabajo previo de profesionalización de todo el personal de la UCI pediátrica, y de los equipos de las UCI pediátricas todos los hospitales que iban a derivar a bebés al Puerta del Mar. Desde enfermeras a auxiliares, además de los neonatólogos. Duró dos años. "Se les enseñó a como identificar a los bebés candidatos, como transportarlos, cómo enfriarlos de manera pasiva para prepararlos..." cuenta Isabel Benavente, que acaba de regresar de Toronto (Canadá). Ha estado un año -y se ha llevado a toda su familia- trabajando e investigando sobre la neuroimagen en prematuros, a las órdenes del doctor Steven P. Miller, que lidera a nivel mundial las investigaciones de bebés con lesiones cerebrales.

En 2018 han vuelto a ser pioneros tras poner en marcha la primera Unidad de Cuidados Neurocríticos Neonatales de España, donde tratar las malformaciones congénitas del sistema nervioso, patologías derivadas de la falta de oxígeno en el parto, convulsiones, hemorragias cerebrales y las patologías cerebrales que derivan de nacer prematuro. Además de un equipo de altísima cualificación, compuesto por 17 profesionales, cuentan con tecnología punta, como un sistema de videoelectroencefalografía y un monitor de saturación cerebral de oxígeno para valorar la actividad eléctrica del cerebro de los bebés y el flujo sanguíneo.
Mientras, ambos siguen trabajando, y viajando, para difundir el Programa de Neuroprotección mediante Hipotermia en la Encefalopatía Hipoxicoísquémica perinatal en varios países iberoamericanos "donde la natalidad es mucho mayor que en Europa" como por ejemplo, en el Hospital de Lima, en Perú. "En ese hospital hay 25.000 nacimientos al año. Los bebés afectados se multiplican por diez. De cada mil nacimientos, hay entre 20 y 30 bebés con hipoxia", detalla Simón Lubián.
Han pasado diez años y ambos recuerdan todavía a la madre que, pese al shock, les planteó las preguntas más exhaustivas e incisas sobre el Programa. La primera de ellas, "por qué iba a funcionar con mi hija". La madre se llamaba Lucía. "Luego nos enteramos que era periodista", cuenta Isabel Benavente con una sonrisa. Hoy la hija de Lucía tiene seis años y es una niña normal y feliz. "A mi hoy Simón Lubián me dice que me tire por un barranco y yo le pregunto que a qué hora", resume agradecida, mientras mira a su hija correr por el parque.