Efectos cardiovasculares de la cocaína
La cocaína ejerce sus diversos efectos adversos, a menudo graves, a través de numerosas vías fisiopatológicas
Autor: Havakuk O, Rezkalla SH, Kloner RA J Am Coll Cardiol 2017;70:101–13
El empleo de hojas de cocaína mascadas, ya sea como estimulante o como instrumento de comunicación con los dioses, se registra desde el año 2500 AC. La aceptación de la cocaína en la cultura europea fue mucho más tardía y se reactivó hacia fines del siglo XIX cuando médicos prestigiosos como Sigmund Freud la recomendaron contra la depresión y la indigestión (3). En 1884 se aplicó por primera vez polvo de cocaína disuelto en la córnea de una rana y podría decirse que esto fue el nacimiento de la anestesia local (1).
El empleo de la cocaína continuó a pesar de que en los EEUU se prohibió ya desde 1914, llegando a 2 millones de personas en 2007 (5). Pronto se reconocieron sus numerosos efectos perjudiciales sobre el sistema cardiovascular En este artículo se describen los conocimientos actuales sobre la compleja relación entre la cocaína y el sistema cardiovascular y se tratan de formular recomendaciones específicas sobre las mejores maneras de enfrentar los efectos tóxicos cardíacos de la cocaína.
► FARMACOCINÉTICA Y FARMACODINAMIA
La cocaína es un alcaloide natural extraído de las hojas de la Erythroxylum coca, aislado por primera vez en 1860 (6). Es metabolizada por las esterasas hepáticas y plasmáticas a metabolitos activos e inactivos (7) que son finalmente excretados en la orina (8). El inicio y la duración de los efectos de la cocaína dependen de la vía de empleo. En general, las vías intravenosa e inhalatoria (es decir fumada) tienen inicio de acción muy rápido (segundos) y duración breve (30 min) en relación con la absorción a través de la mucosas (oral, nasal, rectal, vaginal) (9).
La excreción de la cocaína y sus metabolitos es igual por cualquier vía de ingestión; la semivida es de 60- 120 min y la de sus metabolitos es de aproximadamente 4 - 7 hs (7). Estas semividas se pueden prolongar considerablemente con dosis repetidas. (10).
El efecto hemodinámico de la cocaína es dependiente de la dosis
|
► HIPERTENSIÓN La cocaína potencia los efectos simpáticos agudos sobre el sistema cardiovascular(46), con los consiguientes aumentos de los efectos inotrópicos y cronotrópicos y el aumento de la vasoconstricción periférica. Esta respuesta vasoconstrictora también es afectada por el aumento de los valores de endotelina-1 (16), la afectación de la vasorrelajación inducida por la acetilcolina (17), el trastorno del manejo del calcio intracelular (19) y el bloqueo de la óxido nítrico (ON) sintasa (18).
Además, se halló que la vasoconstricción de lechos arteriales específicos era inducida por el efecto bloqueador de los canales de sodio por la cocaína (44). En un estudio clínico, la administración intranasal de 2 mg/kg de cocaína produjo aumento agudo del 10% - 25% de la presión arterial (23).
Existe profusa evidencia de la posible inducción de hipertensión crónica en adictos a la cocaína; esta induce daño endotelial y aumenta la fibrosis vascular (49). Además se demostró hipertrofia cardíaca y fibrosis mesangial renal en autopsias de adictos a la cocaína (50).
Sin embargo, se halló solo un 20% de prevalencia de hipertensión crónica en un estudio efectuado con 301 adictos a la cocaína (51). En el estudio CARDIA (Coronary Artery Risk Development in Young Adults), que investigó los efectos cardiovasculares alejados de la drogadicción en 3848 participantes, no se encontraron diferencias en las tasas de hipertensión crónica en los 1471 adictos a la cocaína durante 7 años en relación con el resto de la cohorte (52). No hay datos que expliquen esta controversia.
► DISECCIÓN AÓRTICA
En el International Registry for Aortic Dissection (IRAD), que obtuvo datos de 17 centros internacionales, la prevalencia de adictos a la cocaína entre los casos de sección aórtica (DA) aguda fue de solo el 0,5% (53), pero dos estudios unicéntricos (54,55) informaron el 37% y el 9,8% de prevalencia de adicción a la cocaína en casos de DA aguda, la mayoría en pacientes jóvenes (media de edad 41 ± 8,8 años y 47
Un estudio ecocardiográfico efectuado en adictos a la cocaína mostró reducción de la elasticidad aórtica, aumento de las dimensiones de la aorta torácica y rigidez en relación con personas normales de control (57). También es necesario considerar la vía de consumo de la cocaína. Hue et al. (54) publicaron que 13 de 14 pacientes con DA aguda relacionada con DA fumaban crack.
El inicio rápido de acción de la cocaína fumada desencadena una respuesta hemodinámica aguda y su corta duración de acción induce el empleo frecuente a intervalos cortos (58), exponiendo al paciente a repetidos episodios de estrés hemodinámico.
► ISQUEMIA E INFARTO DEL MIOCARDIO Y ENFOQUE DEL DOLOR PRECORDIAL
El riesgo de infarto del miocardio (IM) aumenta hasta 24 veces en la primera hora posterior al abuso de consumo de cocaínaLa isquemia del miocardio inducida por la cocaína se produce por aumento de la demanda de oxígeno miocárdico como resultado del aumento del efecto inotrópico y cronotrópico (15), que se acompaña inapropiadamente por vasoconstricción coronaria y un estado protrombótico.
La aterosclerosis acelerada en adictos a la cocaína se demostró en un estudio de autopsias que comparó entre los no adictos y los adictos a la cocaína que murieron con trombosis coronaria aguda (27). Se halló aumento de la cantidad de mastocitos por segmento coronario en los adictos, sugestiva de un estado inflamatorio local aumentado.
Sin embargo, no se ajustó entre los grupos para un importante factor de confusión como el tabaquismo (27). Otro estudio a gran escala de autopsias demostró enfermedad coronaria a nivel epicárdico en el 28% y enfermedad de los pequeños vasos en el 42% de las muertes súbitas relacionadas con la cocaína. Un mecanismo inusual para la trombosis coronaria, la erosión de placa, también se halló en los adictos a la cocaína (28).
Considerando el efecto prejudicial que la cocaína puede tener sobre el equilibrio del aporte y la demanda de oxígeno, no es sorprendente que la precordialgia sea el motivo de consulta en los adictos en los servicios de urgencia (59) y que el riesgo de infarto del miocardio (IM) aumentara hasta 24 veces en la primera hora posterior al abuso de consumo de cocaína (60).
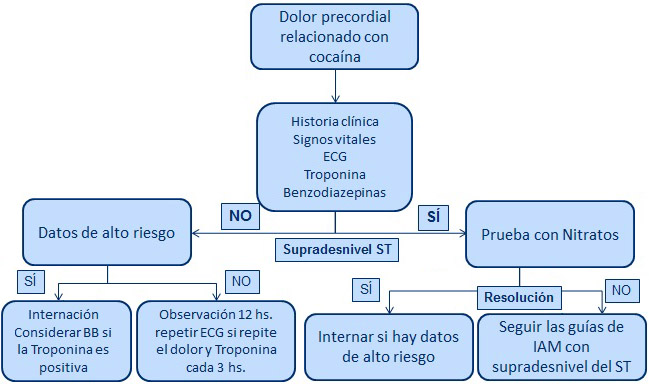
El diagnóstico de IM relacionado con la cocaína puede ser difícil. La mayoría de estos pacientes tienen un electrocardiograma (ECG) patológico (61,62) y aumento de la creatinina cinasa (62,63) (aunque la troponina cardíaca identifica con mayor exactitud los casos de IM) (64). Además, no todo dolor relacionado con la cocaína es cardíaco; puede ser, por ejemplo, de origen pleurítico o musculoesquelético. (66,67).
Weber et al. (61) efectuaron un estudio prospectivo con 344 adictos a la cocaína evaluados por dolor precordial. Los pacientes de alto riesgo (supradesnivel ST >1 mm, aumento de la troponina cardíaca, precordialga recurrente e inestabilidad hemodinámica) fueron hospitalizados. A los 302 pacientes restantes se los controló en el servicio de urgencias con ECG y troponina cardíaca durante 12 hs antes de darles el alta.
Durante un seguimiento de 30 días, no hubo mortalidad en este grupo y sólo el 1,6% sufrieron IM (61). Debido a que las complicaciones tienden a aparecer poco después de la consulta, aunque el paciente sufra un IM (68), estos y otros datos (69) avalaron la seguridad del enfoque de 12 hs de observación en la precordialgia relacionada con la cocaína, enfoque también sugerido por las recomendaciones de 2012 del American College of Cardiology/American Heart Association (ACC/AHA). (70). Es importante señalar que el supradesnivel ST es prevalente entre los adictos a la cocaína y por ello la definición de “pacientes de alto riesgo” es menos confiable.
La base para tratar con nitratos (73), fentolamina (bloqueador del receptor α) (23) o verapamilo (bloqueador de los canales de calcio) (74) la precordialgia relacionada con la cocaína proviene de estudios que muestran retroceso de la vasoconstricción coronaria con cualquiera de estos fármacos en el ambiente controlado del laboratorio de cateterismo cardíaco.
Se debe tener en cuenta que, a pesar de que se demostró vasoconstricción coronaria, ninguno de los participantes en estos estudios clínicos sufrió precordialgia y que cada uno de estos fármacos indujo taquicardia significativa (23, 73, 74), que podría agravar la demanda de oxígeno miocárdico en pacientes expuestos a la cocaína.
► TRATAMIENTO CON β-BLOQUEANTES.
Considerando los efectos hemodinámicos favorables de los β-bloqueantes, el enfoque general del tratamiento con β -bloqueantes tras la exposición a la cocaína fue inicialmente positivo (75,76).
Un caso clínico en 1985 (77) sugirió que el bloqueo selectivo de los b-receptores podría producir hipertensión paradójica debida a la estimulación del receptor sin oposición. Otro efecto perjudicial de los β- bloqueantes sugerido es la vasoconstricción coronaria, confirmada por estudios en animales (80), si bien en estos no se halló que la cocaína sola, sin propanolol, indujera vasoconstricción coronaria.
En varios estudios clínicos no se demostró que el propanol tuviera efecto sobre la vasoconstricción coronaria inducida por la cocaína, si bien no se hallaron efectos sobre la PA ni taquicardia (81, 82). Se sugirió que el informe del caso de un paciente tratado con metoprolol tras consumir 1000 mg de cocaína y que sufrió colapso cardiovascular y muerte (83) sería un ejemplo de la posible relación perjudicial entre la cocaína y los β -bloqueantes, aunque el paciente no experimentó aumento de la PA tras el tratamiento con metoprolol y además había consumido una dosis alta de cocaína, que podría haber sido responsable del colapso.
Como resultado de esta idea, una declaración científica de la ACC/AHA sobre el tratamiento de la precordialgia y el IM asociados con la cocaína en 2008 recomendó no emplear tratamiento con β bloqueantes en estos pacientes (84).
Sin embargo, ya sea debido a la falta de observancia de estas recomendaciones o a que no todos los pacientes revelan su adicción a la cocaína cuando están recibiendo tratamiento de urgencia, se publicaron informes sobre numerosos pacientes tratados con β -bloqueantes tras la exposición a la cocaína que generalmente mostraron efectos cardiovasculares neutros o favorables (85–87). Además, estudios prospectivos sobre la seguridad de los β -bloqueantes en pacientes expuestos a la cocaína mostraron también resultados favorables (88,89).
| Las recomendaciones de 2012 de la ACC/AHA afirman que los β -bloqueantes no selectivos se podrían considerar en pacientes con hipertensión o taquicardia persistentes tras el empleo de cocaína, siempre y cuando recibieran tratamiento con un vasodilatador (70). |
La respuesta hipertensiva como consecuencia de la α-estimulación sin oposición tras el tratamiento con β -bloqueantes en pacientes expuestos a la cocaína se ve raras veces o incluso puede ser la opuesta. Asimismo, se puede encontrar evidencia indirecta de la seguridad de los β - bloqueantes no selectivos en la vasoconstricción coronaria inducida por la cocaína en un estudio retrospectivo en el que el aumento de la troponina fue similar en pacientes tratados o no tratados con β -bloqueantes (86).
► ENFOQUE DE LA PRECORDIALGIA INDUCIDA POR LA COCAÍNA
Cuando un paciente consulta por precordialgia relacionada con la cocaína se lo debe evaluar primero con la anamnesis, el examen físico y los signos vitales, seguidos por el ECG y la troponina cardíaca. Los pacientes que continúan con supradesnivel ST en el ECG deben ser derivados directamente para efectuar una arteriografía coronaria con posible angioplastia y colocación de un stent (70).
Los adictos a la cocaína que recibieron un stent, tuvieron aumento del riesgo de trombosis (91), ya sea por el efecto protrombótico del abuso continuo de la cocaína o por la falta de adherencia al tratamiento antiplaquetario y por eso se debe elegir el tipo de stent en consecuencia. Aunque los stents liberadores de fármacos se emplean ocasionalmente para tratar a los adictos a la cocaína (92), la mayoría de estos reciben los stents metálicos (93), que son los recomendados por las declaraciones científicas de la ACC/AHA 2008 y 2012 para los adictos a la cocaína (70,84).
Los autores de este artículo emplean stents metálicos simples y, de ser necesario, clopidogrel, Asimismo, examinan la función plaquetaria antes del alta para descartar resistencia al clopidogrel. El tratamiento con fibrinolíticos frente a un presunto IM se debe sopesar con el riesgo de DA relacionado con la cocaína. Los pacientes con características de alto riesgo serán hospitalizados con monitoreo estricto.
|
► MIOCARDIOPATÍA, MIOCARDITIS E INSUFICIENCIA CARDÍACA
Aunque las cicatrices miocárdicas se consideran como causa principal de la disfunción del ventrículo izquierdo (VI) en adictos a la cocaína, experimentos en animales (95) y en seres humanos (96) mostraron que la administración de cocaína intracoronaria causaba aumento agudo de las presiones del VI, dilatación del VI y disminución de su contractilidad. Estos resultados coinciden con los informes de casos de pacientes expuestos a la cocaína que experimentaron el inicio agudo de IC con arterias coronarias normales en la arteriografía (97,98). Igualmente, se informó IC crónica y disfunción del VI en adictos a la cocaína sin cardiopatía isquémica (99).
La fisiopatología detrás de estos datos incluye descarga adrenérgica inducida por la cocaína (46), un trastorno similar a la miocardiopatía inducida por el feocromocitoma y la miocardiopatía de Takotsubo (informada en adictos a la cocaína) [100]).
Un complejo informe sobre los datos histológicos e inmunohistoquímicos hallados en la miocardiopatía inducida por cocaína versus la miocardiopatía dilatada idiopática mostró aumento significativo del volumen de los miocitos y de las especies reactivas del oxígeno en la miocardiopatía inducida por cocaína, aunque los resultados de la resonancia magnética fueron comparables entre ambos grupos (104). La cocaína induce miocarditis a través de altas concentraciones de catecolaminas, creando necrosis miocárdica y reacción inmunitaria o a través de la inducción de miocarditis eosinófila (30).
► ARRITMIAS
Dosis altas de cocaína prolongan el intervalo QTLa gran frecuencia de corazones de aspecto normal en casos de mortalidad relacionada con la cocaína (108) probablemente sea debida a arritmias. El aumento del tono simpático inducido por la cocaína se relaciona con el aumento del riesgo de arritmias cardíacas (32,109). Combinado con la inducción de isquemia miocárdica y repolarización cardíaca prolongada, este aumento del tono simpático podría inducir ectopias ventriculares, prolongación del intervalo QT, torsade de pointes y fibrilación ventricular (FV) (33,68).
Las lesiones miocárdicas causadas por miocarditis inducida por la cocaína podrían producir arritmias ventriculares, ya sea en la fase aguda o después de la recuperación (110).
La cocaína es un potente bloqueador miocárdico de los canales iónicos de las corrientes de sodio, potasio y calcio. La inhibición de los canales de sodio dependientes del voltaje causa mayor lentitud de la conducción e incluso total falta de excitabilidad (39). A su vez, la taquicardia inducida por la cocaína podría exacerbar el bloqueo de los canales de sodio. El efecto bloqueante del sodio de la cocaína podría también aumentar la dispersión miocárdica de la repolarización en personas susceptibles, produciendo supradesnivel del segmento ST tipo Brugada y predisposición a la FV (36).
Se observó un efecto de la cocaína dependiente de la dosis sobre los canales de sodio; en una serie de casos de paros cardíacos relacionados con la cocaína, se hallaron asistolia cardíaca en pacientes expuestos a dosis altas del fármaco y supradesnivel ST tipo Brugada y FV en pacientes expuestos a dosis bajas (41). Los efectos bloqueantes de los canales de sodio se intensificaron en circunstancias a menudo halladas en la adicción a la cocaína; el aumento de la acidez, como resultado de isquemia local o del efecto sistémico de la cocaína (111), aumentó el efecto de la cocaína sobre los canales de sodio (112).
Asimismo, el cocaetileno, un subproducto del consumo conjunto de cocaína y alcohol, agrava la inhibición de los canales iónicos cardíacos (113). Opuesto al efecto de los canales de sodio sobre la despolarización, el efecto inhibidor de la cocaína sobre el canal de potasio repolarizante codificado como KCNH2-produce prolongación del intervalo QT, posdespolarizaciones precoces, taquiarritmias ventriculares (35).
También el consumo de alcohol y la producción de cocaetileno aumenta el bloqueo de los canales de potasio y la prolongación de QT (114), efectos que se podrían agravar por el consumo de metadona, que prolonga el intervalo QT y es empleada a menudo por los adictos a la cocaína (115).
| En resumen, dosis altas de cocaína prolongan el intervalo QT a través del efecto inhibitorio de la droga sobre los canales de potasio y de calcio, y simultáneamente causan bradicardia debido al bloqueo de los canales de sodio, alteración que predispone a los torsade de pointes. |
► ENFOQUE DE LAS ARRITMIAS INDUCIDAS POR LA COCAÍNA
Se debe evaluar primero el estado general del paciente, incluido el grado de excitabilidad, la temperatura corporal, la estabilidad hemodinámica, el pH y la presencia de isquemia (40). Se recomienda ECG inmediato y monitoreo continuo del mismo durante el período inicial de evaluación. Se debe buscar si hay prolongación del intervalo QT y desequilibiro electrolítico.
En el caso de hipertermia, se debe iniciar el enfriamiento. El tratamiento con bicarbonato de sodio contrarresta el efecto bloqueante del sodio que tiene la cocaína, a la par que corrige el aumento de la acidez (120). El aumento del tono simpático se debe tratar con benzodiacepinas (84).
Los β-bloqueantes no selectivos son útiles en este contexto. Debido a que la mayoría de los pacientes reaccionan bien a este tratamiento, habitualmente no se necesitan medicamentos antiarrítmicos y si se emplean, debe ser con cautela Al ser el mecanismo de acción de los medicamentos Clase 1A/1C similar al de la cocaína, se deben evitar (112).
La lidocaína podría ser una alternativa segura en caso de arritmias ventriculares prolongadas (121).
No hay datos sobre la eficacia y seguridad de la amiodarona (122).
La emulsión de lípidos intravenosa puede ser útil en casos extremos de intoxicación con cocaína (124).
► HIPERTENSIÓN PULMONAR
Un estudio retrospectivo de 340 pacientes con hipertensión pulmonar (126) demostró que los que sufrían hípertensión pulmonar idiopática tenían 10 veces más probabilidades de tener antecedentes de empleo de drogas estimulantes que los pacientes con hipertensión pulmonar y un factor de riesgo conocido. No obstante, los datos específicos sobre la hipertensión pulmonar inducida por la cocaína son menos concluyentes. Un estudio sobre el efecto agudo de la cocaína intravenosa sobre la vasculatura pulmonar mostró que la cocaína no produjo aumento de la presión arterial pulmonar (127); sin embargo los fumadores crónicos de crack tenían aumento del riesgo de hipertensión pulmonar (128).
► VASCULITIS
Las lesiones destructivas de la línea media inducidas por la cocaína se mencionaron pocas veces (132,133) y se las puede atribuir a vasoconstricción intensa, isquemia de la mucosa nasal, lesión traumática repetida causada por cristales de cocaína insuflada e infecciones locales recidivantes, pero también a vasculitis con anticuerpos citoplasmáticos antineutrófilos positivos (ANCA por las siglas del inglés), (antes enfermedad de Wegener) (133).
Otro tipo de vasculitis ANCA–positiva relacionada con la cocaína tiene características más sistémicas, con fiebre, lesiones purpúricas de la piel, lesión renal aguda y glomerulonefritis (134). Es importante saber que la relación entre cocaína y vasculitis se confunde, ya que ambos tipos de vasculitis se relacionan con el adulterante levamisol, que induce la producción de autoanticuerpos (133,134). El tema necesita más investigación.
► ACCIDENTE CARDIOVASCULAR (ACV)
Registros unicéntricos demostraron aumento de la frecuencia de adicción a la cocaína en pacientes con ACV tanto isquémico como hemorrágico (135,136), especialmente en los <60 a="" de="" en="" log="" modelo="" n="" os.="" regresi="" stica="" un=""> 3.000.000 de pacientes hospitalizados confirma estos datos (137).
Los mecanismos que participan en el ACV relacionado con la cocaína son:
|
Un estudio de casos y controles con más de 1000 pacientes con ACV mostró que aunque una proporción similar de participantes en ambos grupos estaban expuestos a la cocaína, el momento del empleo de la misma (< 24 hs antes) se relacionó con el comienzo del ACV (138). Sin embargo, solo 26 de los 1090 casos de ACV estaban relacionados con el empleo de cocaína, observación similar a la de estudios anteriores que demuestran una relación contradictoria entre la cocaína y el riesgo de ACV (139). Las recomendaciones de la AHA 2015 para el tratamiento de la hemorragia intracraneal espontánea (141) aconsejan la pesquisa toxicológica en todos los pacientes.
► CONCLUSIONES
La adicción a la cocaína es una amenaza considerable a la integridad del sistema cardiovascular. En contraste con otras drogas, como la heroína o las metamfetaminas que ejercen sus efectos perjudiciales a través de un mecanismo limitado, la cocaína tiene numerosas vías fisiopatológicas por las que afecta el sistema cardiovascular. La cocaína también es muy adictiva e influye significativamente sobre la conducta (145). Informes desalentadores sobre la prevalencia actual de la adicción en adolescentes (146), podrían aumentar la conciencia de los posibles efectos perjudiciales a futuro de esta peligrosa droga.
Resumen y comentario objetivo: Dr. Ricardo Ferreira
No hay comentarios:
Publicar un comentario